Tần suất phơi nhiễm viêm gan E đang ngày một gia tăng ở các nước phát triển, vì vậy cần có thêm những nghiên cứu để có thể phát triển các chiến lược điều trị hiệu quả cho cả trường hợp cấp tính và mãn tính.
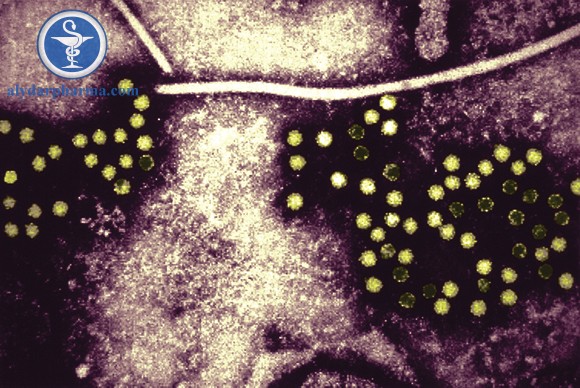
Siêu vi viêm gan E (HEV) là nguyên nhân phổ biến nhất gây viêm gan cấp tính ở Anh. Có khoảng 20 triệu ca nhiễm HEV xảy ra hàng năm trên toàn thế giới, với hơn 3 triệu trường hợp có các triệu chứng bệnh lí và khoảng 44.000 ca tử vong liên quan đến HEV.
HEV thường gặp ở các nước đang phát triển, nhưng vẫn có một số trường hợp lẻ tẻ được xác định ở các nước phát triển. Nhiễm HEV mạn tính thường xảy ra nhất ở những bệnh nhân bị ức chế miễn dịch hoặc suy giảm miễn dịch.
HEV có ít nhất bốn kiểu gen khác nhau: 1, 2, 3 và 4. Viêm gan E gây ra bởi virus có kiểu gen 1 và 2 xảy ra phổ biến nhất ở các nước đang phát triển ở châu Phi và châu Á, trong khi đó virus có kiểu gen 3 và 4 chủ yếu gây bệnh ở các nước phát triển.
Bài viết này sẽ phác thảo sự khác biệt giữa nhiễm HEV cấp tính và mạn tính, cũng như các biến chứng liên quan đến bệnh.
Contents
Đường truyền Nhiễm của HEV
HEV chủ yếu lây truyền qua phân, người dân sử dụng nước bị nhiễm bẩn mà chưa được sử lý sạch để uống. Các đường lây truyền khác bao gồm tiêu thụ thực phẩm bị ô nhiễm, chẳng hạn như đồ sống hoặc thịt chưa được nấu chín (ví dụ thịt lợn và sò ốc) có nguồn gốc từ động vật bị nhiễm bệnh và thông qua truyền máu bị phơi nhiễm HEV
Một nghiên cứu năm 2014 của Vương quốc Anh đã đánh giá 225.000 trường hợp hiến máu và xác định được 79 trường hợp dương tính với HEV-RNA type 3, lượng máu thu được sử dụng để chuẩn bị cho 129 thành phần – và 62 trong số đó được dùng truyền máu.
Kết quả cho thấy 43 người nhận bị truyền nhiễm HEV với 42% bệnh nhân phát hiện được RNA-HEV (một chỉ số quan trọng để xác định HEV). Do đó, kể từ tháng 4 năm 2017, tất cả các trường hợp hiến máu ở Ireland và Anh thường được sàng lọc RNA HEV.
Chẩn đoán
A. Dấu hiệu và triệu chứng
1. Nhiễm trùng cấp tính HEV
Nhiễm HEV thường dẫn đến tình trạng cấp tính, ban đầu bệnh nhân thường không có triệu chứng. Bệnh nhân có xu hướng phát triển các triệu chứng không đặc hiệu và không phân biệt với các triệu chứng lâm sàng gây ra bởi các loại viêm gan siêu vi cấp tính khác, bao gồm:
- Vàng da
- Khó chịu, mệt mỏi;
- Chán ăn;
- Buồn nôn;
- Nôn mửa;
- Đau bụng;
- Lớn gan;
- Ngứa;
- Đau khớp.
Một tỷ lệ nhỏ bệnh nhân bị suy gan cấp tính, và những phụ nữ mang thai tại thời điểm nhiễm bệnh có nguy cơ cao nhất.
2. Nhiễm HEV mạn tính
Nhiễm HEV mạn tính được xác định bởi sự tồn tại của RNA HEV trong huyết thanh và phân trong hơn 6 tháng. Bệnh nhân phải ức chế miễn dịch (sau ca ghép tạng hoặc tủy xương) và bệnh nhân bị rối loạn huyết học, HIV hoặc các trường hợp đòi hỏi phải sử dụng liều cao thuốc ức chế miễn dịch dễ bị nhiễm HEV mãn tính nhất.Mặc dù nhiễm HEV chủ yếu liên quan đến các đặc điểm của bệnh gan, với các biểu hiện ngoài da; tuy nhiên, bệnh vẫn có thể dẫn đến các biến chứng khác.
Các biểu hiện ngoài gan gây ra bởi viêm gan E cấp tính và mạn tính
| Hệ thống cơ quan | Hội chứng lâm sàng |
| Thần kinh học | Neuralgic amyotrophy (chứng loạn dưỡng thần kinh) Hội chứng Guillain Barre Viêm màng não Mononeuritis Multiplex (MNM) – một bệnh lí thần kinh ngoại biên Bệnh bại liệt Bệnh lý thần kinh ngoại biên Viêm dây thần kinh tiền đình |
| Thận | Viêm cầu thận cấp Viêm thận IgA (bệnh Berger) |
| Huyết học | Suy giảm tiểu cầu Kháng thể đơn dòng Chứng Cryoglobulin huyết Thiếu máu không hồi phục |
| Biến chứng khác | Viêm tụy cấp Viêm khớp Viêm cơ tim Viêm tuyến giáp tự miễn |
B. Xét nghiệm chẩn đoán
Thời gian ủ bệnh của HEV khoảng 15-60 ngày. Ba tuần sau khi nhiễm bệnh, HEV RNA có thể được phát hiện trong máu và phân, xảy ra ngay trước khi bắt đầu có các triệu chứng của bệnh. Đối với những bệnh nhân bị nhiễm trùng cấp tính, có thể phát hiện thấy RNA HEV trong máu từ 3-6 tuần, và có thể xuất hiện trong phân từ 4-6 tuần.
Chẩn đoán xác định nhiễm HEV thường dựa trên việc phát hiện kháng thể immunoglobulin (Ig) M cụ thể đối với virus trong máu của bệnh nhân. Kháng thể IgM, tồn tại trong thời gian ngắn và ở trong máu từ 4-6 tháng. Theo sau IgM là sự xuất hiện của các kháng thể IgG, là những kháng thể lâu dài và có hoạt động kháng thể gia tăng theo thời gian.
Điều quan trọng là phải kiểm tra HEV ở bất kỳ bệnh nhân nào có bằng chứng sinh hóa về bệnh viêm gan, bất kể lịch sử du lịch, bởi vì bệnh nhân mắc HEV ở các nước phát triển có thể là bị phơi nhiễm ở địa phương.
C. Chẩn đoán phân biệt
Bệnh nhân có chỉ sô men cao (có hoặc không có triệu chứng viêm gan) có thể đã mắc phải một trong nhiều loại HEV. Gây tổn thương gan do thuốc (DILI) là một chẩn đoán phân biệt quan trọng của HEV cấp tính. Trong một nghiên cứu hồi cứu ở Anh với những bệnh nhân có DILI tiêu chuẩn tham chiếu, 13% bệnh nhân HEV cấp tính bị chẩn đoán sai là có DILI, làm nổi bật tầm quan trọng của xét nghiệm chẩn đoán HEV ở những bệnh nhân này.
Chẩn đoán phân biệt virus viêm gan E
| Tình trạng nhiễm trùng | Chẩn đoán phân biệt |
| Nhiễm trùng cấp tính | Gây tổn thương gan do thuốc (DILI) Viêm gan tự miễn Viêm gan cấp tính Viêm gan siêu vi Epstein-Barr (EBV) Viêm gan cấp tính A Viêm gan cấp tính B Viêm gan cấp tính C Viêm gan do virus Cytomegalo (CMV) |
| Nhiễm trùng mạn tính do ức chế miễn dịch | Thải ghép trong cấy ghét nội tạng DILI Tái phát bệnh lý gan nguyên phát ở người ghép gan Bệnh ghép chống chủ (GVHD) Nhiễm trùng liên cầu (ví dụ nhiễm trùng huyết) Tái kích hoạt EBV và CMV |
Đã sao chép và điều chỉnh theo sự cho phép của Hiệp hội Nghiên cứu Hướng dẫn về Gan của Châu Âu
D. Kiểm soát và điều trị
Việc kiểm soát và điều trị HEV phụ thuộc vào tình trạng miễn dịch của bệnh nhân, bất kể nhiễm trùng cấp tính hay mạn tính.
1. Nhiễm HEV cấp tính
Không có cách điều trị đặc hiệu nào đối với nhiễm HEV cấp tính và trong hầu hết các trường hợp, virus sẽ tự được loại bỏ khỏi cơ thể. Trong trường hợp hiếm gặp của suy gan cấp tính, cần phải nhập viện để chăm sóc đặc biệt hoặc phải ghép gan. Điều trị kháng virus sớm với ribavirin có thể rút ngắn quá trình bị bệnh và giảm các triệu chứng tổng thể, nhưng những hiểu biết hiện tại vẫn là hạn chế trong việc hỗ trợ điều trị viêm gan E cấp tính.
Phụ nữ có thai nhiễm HEV có nguy cơ cao bị suy gan cấp tính, sẩy thai và tử vong. Những bệnh nhân này nên được nhập viện ngay lập tức để nhận được điều trị chuyên khoa.
2. Nhiễm HEV mạn tính
Điều này thường chỉ xảy ra ở những bệnh nhân bị ức chế miễn dịch hoặc suy giảm miễn dịch, và thường do nhiễm virus HEV type 3. M
ục đích của điều trị là để loại bỏ HEV RNA trong cả huyết thanh và phân (tức là đạt được tỉ lệ đáp ứng virus bền vững [SVR] trong 12 tuần sau khi ngừng điều trị).
Mặc dù bệnh nhân đạt được SVR tức là đã được chữa khỏi, nhưng họ vẫn có nguy cơ bị tái phát.
Giảm liều nên là bước khởi đầu cho bệnh nhân dùng thuốc ức chế miễn dịch. Trong một nghiên cứu của Kamar N et al. , những người được ghép tạng và nhiễm HEV mãn tính, với nhóm bệnh nhân mà virus tự được loại bỏ thì có nồng độ tacrolimus và liều dùng steroid hàng ngày thấp hơn so với những bệnh nhân vẫn còn virus. Nghiên cứu này đã dẫn đến khái niệm giảm liệu pháp ức chế miễn dịch ở bệnh nhân nhiễm HEV mãn tính, đặc biệt là bệnh nhân dùng thuốc trị liệu nhắm vào các tế bào T.
Có một số trường hợp báo cáo và hàng loạt trường hợp hỗ trợ việc sử dụng ribavirin để điều trị HEV ở những người nhận ghép tạng, mặc dù thuốc có những tác dụng phụ và chống chỉ định cần phải được xem xét. Trong một nghiên cứu hồi cứu được kết hợp thực hiện bởi nhiều trung tâm, 59 người ghép tạng có nhiễm HEV điều trị với ribavirin trong thời gian trung bình 3 tháng (khoảng: 1-18 tháng) với liều trung bình 600 mg/ngày (khoảng: 29mg – 1200mg/ngày). SVR đã đạt được ở 78% bệnh nhân. Những bệnh nhân bị tái phát sau khi điều trị được tái điều trị trong thời gian hơn 6 tháng và có một bệnh nhân được điều trị trong 12 tháng, tất cả đều đạt được SVR. Liều ribavirin được điều chỉnh theo chức năng thận.
Liều lượng tối ưu và thời gian sử dụng ribavirin vẫn chưa được ghi nhận cụ thể, nhưng một đợt điều trị kéo dài ba tháng có thể là khoảng thời gian thích hợp, trừ khi bệnh nhân bị ức chế miễn dịch nặng hoặc vẫn còn virus sau một tháng điều trị.
Có một số dữ liệu cho thấy bệnh nhân suy giảm miễn dịch không phải do ghép tạng (ví dụ bệnh nhân bị rối loạn huyết học) và nhiễm HEV mạn tính cũng có thể được điều trị thành công với ribavirin hoặc pegylated-interferon-alpha, hoặc kết hợp cả hai.
Thuốc điều trị
Ribavirin
1. Tác dụng phụ:
- Thiếu máu phụ thuộc vào liều – có thể cần truyền máu hoặc sử dụng erythropoietin;
- Phản ứng lại của da;
- Phiền muộn;
- Mất ngủ;
- Ho khan;
- Đau cơ;
- Đau khớp.
2. Chống chỉ định:
- Mang thai *;
- Cho con bú;
- Tiền sử bệnh tim nặng từ trước;
- Haemoglobinopathies (ví dụ như thalassaemia, thiếu máu hồng cầu hình liềm).
* Ribavirin gây quái thai và không được sử dụng ở phụ nữ đang mang thai. Đối với phụ nữ trong độ tuổi sinh đẻ, cần có lời khuyên ngừa thai thích hợp và không được mang thai trong và sáu tháng sau khi kết thúc điều trị. Bệnh nhân nam hoặc bạn tình của họ trong độ tuổi sinh đẻ phải được tư vấn để sử dụng một hình thức tránh thai hiệu quả trong khi điều trị bằng ribavirin và sau khi ngừng điều trị.
Điều trị cho bệnh nhân ghép tạng mắc HEV mạn tính
1. Pegylated-interferon-alpha
Một đợt điều trị kéo dài 3 tháng pegylated-interferon-alpha 2a và 2b đã được sử dụng thành công để điều trị cho một số lượng nhỏ bệnh nhân ghép gan không điều trị bằng ribavirin, cũng như một bệnh nhân chạy thận nhân tạo. Tuy nhiên, do những lo ngại về tác động của việc kích thích miễn dịch, nó thường chống chỉ định ở những bệnh nhân có ghép thận, tụy, tim hoặc phổi do những rủi ro của việc đào thải nội tạng ghép cấp tính.
2. Sofosbuvir
Mặc dù được phát triển để điều trị viêm gan C, nhưng đã có báo cáo rằng sofosbuvir có thể chống lại sự sao chép HEV RNA trong ống nghiệm và có tác dụng kháng virus bổ sung với ribavirin. Tuy nhiên, khi một bệnh nhân đồng nhiễm viêm gan C/HEV được chỉ định dùng sofosbuvir và daclatasvir trong 12 tuần, họ đã không đạt được hiệu quả điều trị với HEV. Do đó, vẫn chưa có bất kì ghi nhận nào trong việc ứng dụng kết quả thu được trong phòng thí nghiệm với sofosbuvir vào thực tiễn lâm sàng để điều trị HEV.
Phòng ngừa
Khi đi du lịch đến các khu vực có cơ sở vật chất và điều kiện vệ sinh kém chất lượng, nơi mà HEV là loài đặc hữu, những khuyến cáo cơ bản để ngăn ngừa tiêu chảy cho người du lịch cần được tôn trọng. Dược sĩ và chuyên gia chăm sóc sức khỏe có thể tư vấn cho bệnh nhân những điều cần tránh sau đây:
- Sử dụng nước chưa biết rõ nguồn gốc chất lượng;
- Rau sống;
- Củ quả chưa được chế biến;
- Sản phẩm bơ sữa không được tiệt trùng;
- Thịt và hải sản sống hoặc chưa nấu chín.
Hơn nữa, phải tuân thủ các biện pháp vệ sinh nghiêm ngặt như rửa tay kỹ lưỡng.
Nguy cơ lây nhiễm HEV trực tiếp từ người sang người vẫn chưa được ghi nhận. Sự lây truyền qua đường tình dục trong quan hệ đồng giới giữa hai người đàn ông đã được mô tả trong hai nghiên cứu, nhưng trong một nghiên cứu khác với bệnh nhân đồng nhiễm HIV, thì lại không có bằng chứng về lây truyền qua đường tình dục.
Một vắc xin tái tổ hợp chống lại HEV đã được cấp đăng kí tại Trung Quốc vào năm 2011 và đã cho thấy khả năng ngăn chặn đến 97% ảnh hưởng gây ra bởi các triệu chứng của HEV cấp tính. Theo dõi dài hạn cho thấy rằng vắc-xin tạo ra kháng thể và bảo vệ cơ thể chống lại HEV lên đến 4,5 năm. Đặc biệt vắc xin này an toàn với phụ nữ có thai, nhưng vẫn cần có thêm các dữ liệu về hiệu quả điều trị ở những người bị suy giảm miễn dịch và bệnh gan mạn tính. Hiện tại vắc xin vẫn chưa được cấp phép để sử dụng ở Anh.
Nguồn: Pharmaceutical Journal


![Ngáy và các dấu hiệu nguy hiểm [Bác Sĩ Wynn Tran Giải Đáp] Ngáy và các dấu hiệu nguy hiểm](https://www.alydarpharma.com/wp-content/uploads/2020/07/Ngay_va_cac_dau_hieu_nguy_hiem-218x150.jpg)