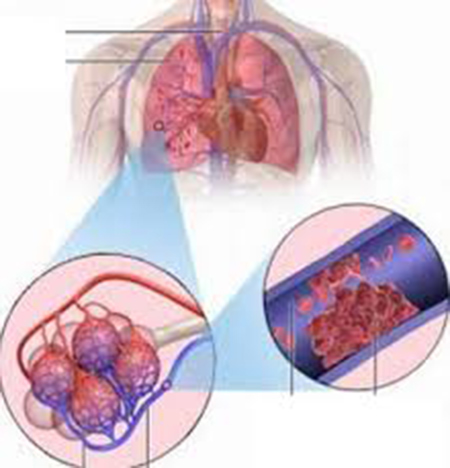
Tắc động mạch phổi (TĐMP) là tình trạng cấp cứu tối khẩn, phụ thuộc rất lớn vào yếu tố thời gian bởi nếu không được chẩn đoán và điều trị kịp thời, bệnh nhân có nguy cơ tử vong cao.
Tắc động mạch phổi hay còn gọi là thuyên tắc mạch phổi, là hiện tượng tắc của ĐMP chính hoặc một trong các nhánh của nó. TĐMP cấp là tình trạng cấp cứu đòi hỏi được chẩn đoán và điều trị kịp thời vì có thể dẫn đến nguy cơ tử vong cao. Tuy nhiên trên thực tế, chẩn đoán còn gặp nhiều khó khăn do các triệu chứng lâm sàng và cận lâm sàng thường quy không điển hình.
Contents
Nguyên nhân và các yếu tố nguy cơ
TĐMP là một biến chứng thường gặp của viêm tắc tĩnh mạch sâu, thống kê cho thấy hơn 50% trường hợp TĐMP chụp tĩnh mạch có viêm tắc tĩnh mạch sâu. Các yếu tố nguy cơ có thể gặp là: bất động kéo dài, thời gian hậu phẫu trong vòng 3 tháng, tai biến mạch não, liệt nửa người, liệt 2 chân, tiền sử viêm tắc tĩnh mạch, ung thư, đặt catheter tĩnh mạch trung tâm trong vòng 3 tháng, bệnh tim mạn tính, phụ nữ béo phì, hút thuốc lá nhiều (trên 25 điếu/ngày) và tăng huyết áp.
Chẩn đoán bệnh – cần sự nhạy cảm của người thầy thuốc
Với TĐMP, nếu người thầy thuốc không nghĩ đến thì không thể chẩn đoán được. Đứng trước bệnh nhân cấp cứu có biểu hiện khó thở, đau ngực kiểu màng phổi, ngất, tụt huyết áp mà không rõ nguyên nhân, có thể kèm theo các yếu tố nguy cơ của bệnh lý huyết khối – tắc mạch, người thầy thuốc cần phải nghĩ đến và thực hiện quy trình chẩn đoán phù hợp tránh bỏ sót TĐMP – một bệnh lý có thể gây tử vong cao cho bệnh nhân.
Một số biện pháp chẩn đoán xác định
Ngoài một số cận lâm sàng như điện tâm đồ, X-quang tim phổi thì các biện pháp sau đây giúp phát hiện bệnh chính xác hơn như:
Siêu âm Doppler tĩnh mạch chi dưới: Có thể được dùng để chẩn đoán gián tiếp trong các trường hợp nghi ngờ TĐMP, nếu phát hiện viêm tắc tĩnh mạch sâu thì điều trị như TĐMP cấp. Dương tính giả của siêu âm Doppler tĩnh mạch chi dưới (3%) có thể dẫn đến điều trị chống đông không cần thiết cho bệnh nhân; 29% bệnh nhân TĐMP có viêm tắc tĩnh mạch sâu trên siêu âm Doppler có ép tĩnh mạch.
Chụp mạch phổi: Được xem là tiêu chuẩn vàng để chẩn đoán TĐMP cấp. Chụp mạch phổi âm tính cho phép loại trừ TĐMP, nguy cơ âm tính giả rất thấp. Tỷ lệ tử vong gây ra do chụp mạch phổi là 2%, tỷ lệ biến chứng khoảng 5%.
Chụp cắt lớp vi tính xoắn ốc (chụp MsCT) phổi: Độ đặc hiệu cao, an toàn, nhanh chóng, chẩn đoán được các cấp cứu khác của lồng ngực. Kỹ thuật này cho độ nhạy 90% và độ đặc hiệu 95%.
Siêu âm tim: Các bất thường trên siêu âm tim có thể gặp như tăng kích thước thất phải, giảm chức năng thất phải, hở van ba lá. Nếu có rối loạn chức năng thất phải và huyết khối buồng thất phải trên siêu âm tim là yếu tố tiên lượng nặng của TĐMP. Tỷ lệ TĐMP ở bệnh nhân có huyết khối thất phải >35%, ngược lại, trong số các bệnh nhân TĐMP thì 4% có huyết khối thất phải. Siêu âm tim là một thăm dò nhanh phải làm trước khi dùng thuốc tiêu sợi huyết.
Hồi sức cấp cứu và hướng xử trí kịp thời
Hồi sức: Cần ổn định bệnh nhân, thở oxy nồng độ cao, có thể thở máy qua NKQ. Truyền dịch natriclorua 0,9%, nếu truyền dịch mà không giúp cải thiện huyết động thì tiến hành cho thuốc vận mạch.
Bất động: Với TĐMP thì bệnh nhân cần bất động tại chỗ 24-48 giờ.
Thuốc chống đông: Cho ngay thuốc chống đông khi điểm Wells > 4 và không có nguy cơ chảy máu. Vì thực tế nếu không được điều trị, tỷ lệ tử vong là 30% do tái phát, trong khi đó, tử vong do chảy máu chỉ < 3%. Nguy cơ TĐMP tái phát 25% nếu liều chống đông không đủ hoặc không đạt được ngưỡng điều trị trong 24 giờ đầu tiên.
Thuốc tiêu sợi huyết: Mặc dù còn chưa nhiều nghiên cứu đủ lớn khẳng định cải thiện tỷ lệ tử vong do TĐMP nặng của thuốc tiêu sợi huyết, tuy nhiên, giúp cải thiện về mặt huyết động và sinh lý tuần hoàn, hầu hết các bác sĩ lâm sàng chấp nhận chỉ định dùng tiêu sợi huyết cho TĐMP nặng.
Phin lọc tĩnh mạch chủ dưới: Thiết bị giúp ngăn huyết khối di chuyển từ tĩnh mạch khung chậu hoặc tĩnh mạch chi dưới lên phổi. Chỉ định khi có chống chỉ định tuyệt đối với thuốc chống đông; TĐMP tái phát mặc dù đã dùng thuốc chống đông phù hợp; Biến chứng thuốc chống đông. Biến chứng khi đặt phin lọc thường hiếm, tuy nhiên có thể gặp như: đặt sai vị trí, phin trôi, hoại tử và rách thành tĩnh mạch chủ dưới và tắc phin do huyết khối.
Lấy bỏ huyết khối (qua catheter hoặc phẫu thuật): Lấy huyết khối được cân nhắc khi TĐMP nặng có chỉ định tiêu sợi huyết nhưng thất bại hoặc chống chỉ định.
Kỹ thuật can thiệp nội mạch lấy huyết khối qua catheter bơm nước làm tan huyết khối dưới áp lực, hút ra ngoài, đòi hỏi catheter đủ lớn hoặc kỹ thuật khoan phá huyết khối rồi hút ra ngoài.
Mổ lấy huyết khối kinh điển là một đại phẫu thuật, làm ở trung tâm lớn đòi hỏi phẫu thuật viên có kinh nghiệm và tim phổi máy.
PGS.TS Hoàng Bùi Hải


![Ngáy và các dấu hiệu nguy hiểm [Bác Sĩ Wynn Tran Giải Đáp] Ngáy và các dấu hiệu nguy hiểm](https://www.alydarpharma.com/wp-content/uploads/2020/07/Ngay_va_cac_dau_hieu_nguy_hiem-218x150.jpg)